Transparence
Transparence
Jeremy F. mills, Daryl G. kroner, Robert D. morgan (2011) CliniCian’s Guide to Violence Risk Assessment, ed Guilford press
« L’approche adoptée lors de l’évaluation des risques de violence doit être transparente. Cela signifie qu’un utilisateur de votre rapport doit pouvoir déterminer exactement les étapes que vous avez suivies, les informations que vous avez jugées essentielles, les instruments que vous avez utilisés et la manière dont vous êtes parvenu à vos conclusions.
Cette approche rend l’évaluation plus défendable, en particulier si beaucoup de temps s’est écoulé depuis l’évaluation.
Selon votre domaine d’activité, il se peut que vous rédigiez des évaluations qui sont couramment examinées par un juge ou un tribunal dans un cadre judiciaire ou quasi-judiciaire, et il se peut que vous ne soyez pas souvent, voire jamais, appelé à défendre ces évaluations. Cependant, nous vous encourageons à faire en sorte que chaque évaluation que vous rédigez soit une évaluation que vous êtes sûr de pouvoir défendre lors d’un contre-interrogatoire. Nous connaissons des collègues qui ont été appelés à défendre des évaluations 10 ans après les avoir rédigées. Une approche qui utilise le principe de transparence vous permettra de vous rappeler, d’expliquer et de défendre le rapport beaucoup plus facilement.
Une partie de la transparence devrait inclure un processus documenté pour conduire les évaluations de risques. Vous pouvez utiliser une liste de contrôle pour vous assurer que les éléments du processus ne sont pas négligés (Voir plus bas l’exemple de liste de contrôle ).
Une liste de contrôle sera d’autant plus importante si plus d’une ou deux personnes sont impliquées dans le processus d’évaluation. Nous préconisons une normalisation du processus et une justification a priori de la sélection des instruments d’évaluation des risques dans diverses situations d’évaluation des risques.
Une approche standardisée permet d’utiliser la même mesure pour évaluer différents cas. L’utilisation de ces mesures vous rendra plus compétent et vous fera gagner du temps.
En outre, une fois que vous aurez choisi un processus rationnel et défendable, vous serez en mesure de le défendre grâce à votre connaissance de la littérature scientifique. Une approche standardisée permettra également d’accroître la fiabilité des mesures et de réduire les erreurs et la possibilité de manquer des informations vitales. Enfin, une approche standardisée vous permet de répondre facilement aux questions concernant le processus que vous utilisez dans vos évaluations du risque de violence. Elle vous permet d’affirmer en toute confiance que votre approche consiste en certaines procédures spécifiées (meilleures pratiques) et vous permettra de répondre plus facilement aux questions de procédure, ce qui est particulièrement important lorsque vous témoignez devant un tribunal au sujet de vos conclusions et de vos opinions.
Une fois que vous avez établi une approche standardisée, vous devez vous en tenir aux données (résultats centraux). En accord avec Heltzel (2007), gardez à l’esprit que votre objectif est de fournir une évaluation qui soit objective, valide, fiable et reflète la neutralité de l’expert. En pratique, vous y parviendrez en défendant les données qui émergent du processus d’évaluation que vous utilisez. Laissez de côté les jugements subjectifs et concentrez-vous sur les données. Restez proche des données. C’est un bon ami.
Non seulement il s’agit d’une bonne pratique psychologique, mais les tribunaux font pression sur les experts pour qu’ils se concentrent sur les données plutôt que sur une « opinion d’expert » (Hunter et al., 2005).Heilbrun et al. (2007) vont plus loin et suggèrent que lorsque le clinicien détermine qu’il existe des obstacles importants à son impartialité (c’est-à-dire qu’il ressent le désir de défendre les intérêts de la personne évaluée), il doit refuser l’évaluation qui lui est proposée.
Liste de contrôle evaluation
Liste de contrôle pour le processus d’évaluation des risques
|
Conditions de l’évaluation
|
| Pour qui ? Qui a demandé l’évaluation ? ? |
|
| Qui est la personne à évaluer ? |
|
| Pour quel(s) comportement(s) violent(s) l’évaluation est-elle demandée ? |
|
| Pour quelle décision/procédure cette évaluation est-elle demandée ? |
|
Consentement
|
| Compétence déterminée : comment et quand ? |
|
| Informé, volontaire, limites à la confidentialité |
|
| Date du consentement écrit |
|
| Date du consentement verbal (confirmation clinique) |
|
Sources d’information
|
| Entretien(s) avec le client (avec entretien structuré) |
|
| Entretien(s) collatéral(aux) |
|
| Documentation officielle |
|
| tests psychométriques |
|
| Instruments d’évaluation des risques |
|
| Limites liées aux sources d’information |
|
Contenu du rapport
|
Contexte de l’évaluation
|
|
| Description de la source et de la raison de la référence |
|
| Description du processus d’évaluation |
|
| Description de la procédure de consentement |
|
| Impressions de l’entretien |
|
Histoire psychosociale
|
| Famille d’origine, enfance, adolescence |
|
| relations conjugales et intimes |
|
| éducation, emploi et finances |
|
| Loisirs |
|
| Consommation/abus de substances |
|
| Attitudes (modes de pensée), fréquentations et attributions |
|
| Fonctionnement de la santé psychologique/mentale |
|
| Développement et comportement psychosexuels (pour les violences sexuelles) |
|
Antécédents de violence et de comportement délinquant
|
| antécédents d’infraction |
|
| Délit actuel |
|
| comportement en institution (en cas d’incarcération) |
|
| comportement avant la libération (le cas échéant) |
|
Évaluation et gestion du risque
|
| facteurs de risque |
|
| estimations actuarielles du risque |
|
| plans de libération |
|
| recommandations pour la gestion des risques |
|
Distribution du rapport
|
| Date à laquelle le rapport a été communiqué à la personne évaluée, possibilité donnée pour obtenir des d’explication |
|
| Date des corrections/révisions |
|
| Date de distribution du rapport final |
|
Exemple de rapport d’évaluation du risque
[Cet échantillon de rapport est basé sur l’évaluation d’un délinquant incarcéré dont la libération conditionnelle sera bientôt envisagée par une commission de libération conditionnelle. L’évaluation du risque fait partie du processus de prise de décision lorsqu’il s’agit d’envisager la libération d’un individu qui a des antécédents de délinquance violente].
Nom : John D. Client
Date de naissance : 1er septembre 1969
Institution : Établissement correctionnel fictif
Date du début de la peine : 1er octobre 2006
Date du rapport : 4 septembre 2009
Contexte de l’évaluation
Renvoi
- Client est un délinquant de 40 ans condamné à une peine fédérale qui purge une peine de 4 ans et 6 mois pour des délits de vol qualifié et défaut de comparution. M. Client a déjà été condamné pour comportement violent. M. Client va bientôt faire l’objet d’un examen en vue d’une libération conditionnelle, et la commission de libération conditionnelle envisagera une éventuelle mise en liberté surveillée dans la communauté. Conformément à la politique de la politique de la commission des libérations conditionnelles, en raison de son comportement violent, une évaluation du risque de violence a été demandée par son agent de probation, M. Smith, de l’établissement pénitentiaire fictif. L’objectif de cette évaluation est de déterminer les facteurs de risque de récidive générale et violente, de fournir une estimation de la probabilité de récidive et d’identifier des stratégies de gestion de ce risque.
Processus d’évaluation
Cette évaluation est basée sur un entretien de 2 heures avec M. Client au département de psychologie de l’établissement correctionnel fictif le 1er septembre 2009. En outre, M. Client a passé un certain nombre de tests psychométriques le 26 août 2009, qui sont détaillés ci-dessous. Les dossiers de gestion de cas, de discipline, de psychologie et les dossiers médicaux ont été mis à ma disposition et les documents particulièrement pertinents sont détaillés ci-dessous. Les instruments d’évaluation du risque utilisés dans cette évaluation sont les suivants : Level of Service Inventory-Revised (Andrews & Bonta, 1995) , et les indicateurs de gestion des risques du Two-Tiered Violence Risk Estimates (Mills & Kroner, 2005).
Tests psychométriques
- Compétences académiques fondamentales de Wechsler
- Inventaire d’évaluation de la personnalité (Morey, 2007)
- Mesures des attitudes antisociales et des frequentations (Mills, Kroner, & Forth, 2002)
- Inventaire des attributions criminelles (Kroner & Mills, 2002)
Informations consultées au dossier
- Rapport de planification de la mise en liberté I. Smith 3 juillet 2009
- Évaluation de la communauté F. Banks 24 mai 2009
- Rapport sur les progrès correctionnels, G. Thomas 10 novembre 2008
- Évaluation du traitement concernant les Abus de substances, D. Jones 2 mai 2008
- Rapport disciplinaire, K. McIntyre 23 juin 2007
- Plan correctionnel, C. Bell 14 février 2007
- Évaluation de l’accueil arrivant, B. Miles 12 décembre 2006
- Motif du juge pour la condamnation
- Rapports de police
Consentement
Avant de commencer à passer les tests psychométriques, M. Client a eu l’occasion de lire et de signer volontairement un formulaire de consentement décrivant l’objectif, la nature et le processus de l’évaluation, la partie pour laquelle l’évaluation était réalisée, les limites de la confidentialité, mes exigences en matière de rapport et son droit de se retirer à tout moment.
J’ai examiné avec M. Client le contenu du formulaire, et il a alors montré qu’il comprenait les questions et a indiqué son consentement en signant le formulaire. J’ai déterminé, d’après la discussion que nous avons eue à ce moment-là, que M. Client comprenait clairement le processus et les implications et qu’il était capable de donner un consentement éclairé.
Impressions lors de l’entretien
Les réponses de M. le client aux questions étaient appropriées, aussi descriptives et brèves que la question l’exigeait. M. Client s’est présenté de manière ouverte et a fourni des informations positives et négatives sur lui-même. Il n’a pas tenté d’éluder les questions et a été direct dans ses réponses. Ses réponses aux questions sur les violations antérieures montrent qu’il a su gérer son impression. Sa version de son casier judiciaire avait tendance à différer des versions officielles, il a dénié l’infraction actuelle ou se présentait comme beaucoup moins coupable que ne l’indiquaient les conclusions du tribunal. Sa description des événements qui ont entouré le délit pour lequel il a été condamné est conforme aux documents officiels. Il n’y a pas eu de contradictions dans son auto-déclaration. L’affect qui l’accompagne est approprié au contenu de l’entretien. L’apparence est soignée. Il n’y avait pas de symptômes psychiatriques manifestes. Sa mémoire semble intacte et il n’a montré aucune difficulté à situer les événements dans l’ordre chronologique et se souvient des dates et heures pertinentes. M. Client était bien orienté par rapport à la personne, au temps et au lieu, et n’a pas exprimé de pensées perturbées, de délires ou d’idées suicidaires/ homicidaires.
Toile de fond psycho-sociale
Famille d’origine, enfance et adolescence
M.Client est né à Montréal, au Québec, et a été élevé dans une famille biologique intacte. Il s’est rapidement identifié comme la « brebis galeuse » de la famille. Il a déclaré que ses parents sont restés mariés jusqu’au décès de son père, il y a deux ans. Ses trois frères et sœurs sont tous indépendants et vivent dans leur propre famille. Il a indiqué qu’il maintenait des contacts réguliers avec sa mère et sa jeune sœur par le biais de lettres et d’appels téléphoniques occasionnels. Il a déclaré que son frère et sa sœur plus âgés n’ont pas grand-chose à faire avec lui car ils le considèrent comme une « gêne » pour la famille. M.Client a surtout de bons souvenirs de son enfance. Avec le recul, il reconnaît que ses parents ont travaillé dur pour subvenir aux besoins de la famille. Il a déclaré qu’ils n’avaient pas beaucoup de biens matériels dans les premières années, mais ils n’ont jamais manqué de nourriture ou de vêtements. M. Client a rappelé qu’il a commencé à présenter des problèmes de comportement à l’approche de l’adolescence.
M. Client se souvient que ses deux parents ont travaillé pour subvenir aux besoins de la famille après avoir émigré du Royaume-Uni. En raison des difficultés économiques auxquelles la famille était confrontée, ils ont d’abord habité dans un quartier défavorisé, qu’il décrit comme un « mauvais quartier ». Il se souvient que les drogues étaient facilement accessibles dans son école et les confrontations physiques entre élèves étaient fréquentes. La situation économique de la famille s’étant améliorée, ses parents ont finalement déménagé dans un quartier de classe moyenne lorsqu’il avait 14 ans. Il a décrit la difficulté à s’adapter à ce déménagement, et il a gardé des contacts réguliers avec ses amis de l’ancien quartier.
Malgré un environnement familial positif, sans violence verbale, émotionnelle, physique, sexuelle ou de négligence, il a commencé à avoir des problèmes avec ses parents après que lui et ses amis aient été pris en flagrant délit de vol à l’étalage à l’âge de 11 ans. Il a reconnu qu’il semblait graviter dans de « mauvaises fréquentations » à l’âge de 12ans.
Il a également raconté qu’il défiait ses parents et se faufilait hors de la maison lorsqu’il était puni. Malgré le changement de quartier, M. Client retournerait régulièrement voir ses amis dans son ancien quartier.
À l’âge de 14 ans, M. Client séchait l’école, fumait régulièrement du cannabis et entrait en conflit avec la police pour des vols à l’étalage, possessions de stupéfiants et délits mineurs.
Formation, emploi et antécédents financiers
M. Client a déclaré avoir terminé ses études à l’âge de 16 ans. Il a fait état de nombreuses périodes d’absentéisme scolaire avant de quitter l’école, qu’il attribue au temps passé avec ses amis. Il se souvient avoir été suspendu une fois pour s’être battu et une autre fois pour avoir apporté de l’alcool à l’école. Il a déclaré avoir été expulsé avant d’avoir terminé la 10ème année après avoir jeté un livre sur un professeur. M. Client a déclaré avoir informé ses parents un jour qu’il ne retournerait pas à l’école., et les parents n’ont pas insisté.
Les résultats du test Wechsler, administrés dans le cadre de cette évaluation, ont placé M. Client en lecture au niveau de la huitième année, son orthographe au niveau de la 5e année et ses compétences arithmétique au niveau de la 6e année.
Après avoir quitté l’école, M. Client est resté au domicile de ses parents pendant deux ans. Il a déclaré que ses parents insistaient pour qu’il ait un emploi, il a donc trouvé un travail à temps partiel. Ces emplois duraient rarement plus de quelques mois avant qu’il ne démissionne ou qu’il ne soit licencié. Il s’est souvenu qu’au cours de son adolescence, il avait perdu deux emplois parce qu’il avait été incarcéré pendant de brèves périodes. À l’âge adulte, M. Client ne se souvient pas avoir conservé un emploi à temps pendant une période d’un an. Il a énuméré un certain nombre d’emplois qu’il a occupés, mais aucun n’a duré plus de 9 mois. Il a principalement subvenu à ses besoins grâce à l’aide sociale qui a été augmentée par la criminalité (biens volés, vente de marijuana) ; parfois, il a compté sur le soutien de ses partenaires intimes.
Relations conjugales et intimes
M. Client a déclaré que sa première expérience sexuelle a eu lieu à l’âge de 15 ans avec une personne du même âge. Il a indiqué qu’il avait eu plusieurs petites amies pendant son adolescence, mais aucune de ces relations n’a duré plus de quelques mois, jusqu’à ce qu’il rencontre la femme qu’il allait épouser. M. Client a déclaré qu’il a toujours été fidèle aux femmes avec lesquelles il a eu des relations, bien qu’il ait indiqué avoir eu un certain nombre de relations sexuelles occasionnelles. Il m’a informé que ses relations sexuelles étaient toutes consenties avec des partenaires féminines d’âge approprié.
Aucun élément du dossier n’indique que M. Client s’est engagé dans un comportement sexuel inapproprié.
M.Client a déclaré avoir été marié deux fois et, plus récemment, avoir vécu une union de fait pendant les quatre dernières années.
Il s’est marié une première fois à l’âge de 20 ans avec une jeune femme qui avait 17 ans à l’époque.
Il a déclaré qu’ils s’étaient mariés après qu’elle soit tombée enceinte de leur enfant. Le mariage a duré environ trois ans et a donné naissance à deux enfants, un garçon aujourd’hui âgé de 20 ans et une fille aujourd’hui âgée de 18 ans. M. Client a déclaré que la relation s’est terminée à cause de son abus d’alcool. Rétrospectivement, il pense que sa femme s’est lassée d’attendre qu’il « grandisse » et qu’elle a mis fin à la relation lorsqu’elle a découvert qu’il était infidèle.
Son deuxième mariage a eu lieu alors qu’il avait 25 ans et a duré moins d’un an. Une fois de plus, il a invoqué l’abus d’alcool pour expliquer la fin de la relation. Il a déclaré qu’il était capable de contrôler sa consommation d’alcool pendant un certain temps, mais qu’il finissait par se remettre à boire tous les jours, ce qui mettait ses relations à rude épreuve. M. Client a déclaré qu’il avait eu un certain nombre d’unions de fait au cours des années, mais aucune n’a duré plus de trois ans. Il a deux autres enfants, un garçon de 12 ans et une fille de 8 ans, chacun avec une femme différente. Il a déclaré que sa relation la plus stable a été celle qu’il a actuellement avec une femme de deux ans sa cadette.
Elle a deux enfants d’une relation précédente, deux filles, l’une de 12 ans et l’autre de 15 ans.
M.Client a déclaré que ses relations commençaient par être amicales, mais qu’elles se détérioraient souvent en disputes et en conflits lorsque sa consommation d’alcool augmentait ou lorsque des problèmes financiers survenaient. Il a précisé que ces disputes ne devenaient jamais physiques, car il quittait le domicile avant que « les choses ne dégénèrent ».
Consommation d’alcool et de drogues
M.Client a déclaré avoir commencé à boire à l’âge de 11 ans, lorsque certains de ses amis volaient de l’alcool à la maison. Il buvait surtout avec ses amis, mais en grandissant, il a commencé à boire seul. Il se souvient qu’au cours de son adolescence, il passait la plupart de ses week-ends à une « fête » où il consommait de l’alcool jusqu’à l’ivresse. Ce n’est que lorsqu’il a atteint la vingtaine qu’il a augmenté sa consommation d’alcool en jours de la semaine, puis tous les jours. Il a déclaré avoir consommé de l’alcool de façon quotidienne, sauf lorsqu’elle était interrompue par l’incarcération.
M. Client a déclaré avoir commencé à fumer de la marijuana à l’âge de 14 ans. Il a décrit sa consommation de marijuana à l’adolescence comme étant « récréative » lors de fêtes. Il a déclaré avoir fumé de la marijuana au moins une fois par semaine pendant la plus grande partie de sa vie d’adulte. Il se souvient qu’il fiançait sa consommation de drogue en vendant de la marijuana à ses amis à « petite échelle ». Il a nié avoir jamais vendu de grandes quantités de drogue.M.Client a déclaré qu’il avait cessé de consommer de l’alcool il y a environ 4 ans lorsqu’il a rencontré sa partenaire actuelle. Selon M. Client, sa partenaire est une ancienne alcoolique qui a clairement fait savoir qu’elle n’aurait rien à voir avec l’alcool et qu’elle n’aurait rien à faire avec lui s’il buvait.
Il a déclaré qu’il était resté sobre d’alcool pendant 4 ans, bien qu’il ait fumé de la marijuana avec des amis quand « c’était disponible », mais jamais en présence de sa partenaire.
M. Client a déclaré avoir consommé de la cocaïne pour la première fois environ trois mois avant son arrestation pour les faits pour lesquels il est actuellement condamné. Il a déclaré que sa partenaire était absente de la maison pour rendre visite à ses parents. Il a alors passé du temps avec un ami et ils ont fumé de la marijuana. M. Client a raconté que son ami l’avait initié à la cocaïne à cette époque., et sa consommation de drogue est rapidement devenue quasi quotidienne au cours du mois suivant.
M. Client a déclaré que sa vie tournait autour de la consommation de cocaïne. M. Client a déclaré que lui et son coaccusé avaient consommé de la cocaïne de manière très intensive pendant trois jours jusqu’à ce qu’ils se sont retrouvés à court d’argent et de drogue. Il s’est souvenu que le jour de l’infraction, ils avaient volé une bijouterie de manière tout à fait spontanée.M. Client a également indiqué qu’avant l’infraction, il dépensait des centaines de dollars chaque jour et vendait de la marijuana pour financer sa consommation de cocaïne.
Attitudes, associés et attributions
Client a déclaré qu’il a eu des pairs délinquants pendant la majeure partie de sa vie. À un niveau superficiel, il comprend qu’ils n’ont pas été utiles, mais il ne saisit pas l’influence qu’ils exercent sur lui au fil des ans. M. Client n’a pas exprimé d’attitudes antisociales directes, bien qu’il ait eu recours à des rationalisations et, dans une moindre mesure, à des justifications pour expliquer pourquoi il continuait à consommer de l’alcool et des drogues et pourquoi il restait impliqué dans la sous-culture délinquante. Les réponses de M. Client à l’échelle des mesures des attitudes criminelles et des associés sont assez semblables à celles d’autres délinquants. Ses attitudes quant à s’arroger des droits (entitlement), ses attitudes à l’égard de la violence et des autres délinquants, et l’expression d’intentions antisociales se situaient toutes dans la fourchette normative par rapport à d’autres délinquants incarcérés dans un établissement fédéral.
Il a indiqué que deux des personnes avec lesquelles il passe le plus de temps ont été impliquées dans des activités criminelles. M. client a également rempli le Criminal Attributions Inventory (Inventaire des attributions criminelles), et ses réponses indiquent qu’il a tendance à blâmer l’abus de substances et la psychopathologie pour le comportement délinquant, et moins les attributs personnels, les victimes et la société. Il a également approuvé les items qui affirmaient que la délinquance est causée par des événements aléatoires ou le hasard. Compte tenu du contenu de l’entretien, M. Client a donné l’impression qu’il avait tendance à rationaliser ou à excuser les actes délinquants comme étant quelque peu hors de son contrôle.
En ce qui concerne sa peine, M. Client estime qu’elle est relativement juste, bien qu’« un peu sévère », et ne semble pas avoir une vision négative du système de justice pénale. Il accepte la responsabilité de son délit, avec la tendance susmentionnée à atténuer son comportement.
Loisirs
M. Client a déclaré qu’avant ses trois mois de consommation de cocaïne, il passait son temps libre avec sa compagne et ses deux enfants. Il rencontrait parfois des amis dans un centre commercial local, car il essayait de se tenir à l’écart des bars et des relais routiers. Il a déclaré qu’avant sa relation actuelle, il avait tendance à passer plus de temps avec ses amis, principalement d’autres délinquants ou des alcooliques, dans des lieux généralement oisifs et non productives. Il n’a pas d’intérêts récréatifs ou de loisirs. Il rendait régulièrement visite à sa mère et à sa jeune sœur, bien qu’il évite les réunions de famille en raison des frictions entre lui et ses frères et sœurs plus âgés.
Santé psychologique/mentale
M. Client a déclaré qu’il n’avait jamais été suivi par un professionnel de la santé. Il a indiqué que peu de temps après son incarcération pour cette affaire, il a ressenti des symptômes de dépression et s’est vu prescrire des médicaments. Il ne se souvient pas si un diagnostic a été posé et il n’y a aucune trace de diagnostic dans son dossier.
Au bout de six mois, il a cessé de prendre les médicaments, estimant qu’il n’en avait plus besoin. Il ne se souvenait d’aucune période au cours de laquelle il avait souffert de troubles de l’humeur importants.
Il n’a fourni aucune information suggérant la présence d’une maladie mentale, passée ou présente.
Il a indiqué qu’il avait eu des pensées passives de suicide peu de temps après son arrestation, mais ces idées n’ont pas duré une fois qu’il s’est désintoxiqué de la cocaïne.
Il n’y avait pas d’autres indicateurs de risque d’automutilation au cours de notre entretien.
Les résultats de l’inventaire d’évaluation de la personnalité indiquent que M. Client a abordé le test avec une tendance à se présenter sous un jour favorable. Les autres indices de validité se situaient dans les limites normales. Il n’y a pas eu d’élévation significative entre les échelles cliniques, ce qui est cohérent avec une absence de maladie mentale grave. Les réponses de M. Client suggèrent une mesure de l’impulsivité et de l’égocentrisme. Son dossier correspond à quelqu’un qui a été en conflit avec la loi. Une élévation modérée dans le domaine de l’agression verbale est notée et correspond à quelqu’un qui manifesterait volontiers sa colère et ne reculerait pas devant la confrontation. M.
Le client signale que les drogues ont posé un problème important dans sa vie. Dans l’ensemble, les réponses de M. Client sont assez cohérentes avec sa présentation lors de l’entretien et les informations informations glanées dans le dossier.
Antécédents de violence et de comportement délinquant
Antécédents judiciaires :
Casier judiciaire en tant que mineur: Vol (4 mars 1984), possession de biens volés (15 juin 1984), méfait (17 septembre 1984), vol à main armée (15 juin 1984), méfait (17 septembre 1984), possession de stupéfiants (16 janvier 1985).
Condamnations en tant qu’adulte : Conduite avec plus de 80 mg d’alcool (3 septembre 1989) ; défaut de comparution (x2) (17 septembre 1989), agression causant des lésions corporelles (17 mars 1990), vol de voiture, conduite dangereuse (10 août 1995), vol de voiture, méfait public (7 octobre 1998), vol de voiture, refus d’obtempérer (3 janvier 2000), profération de menaces (3 janvier 2000), vol de voiture, refus d’obtempérer (3 janvier 2000), menaces (x4), agression avec arme, agression (9 mai 2001), vol qualifié, défaut de comparaître (1er octobre 2006), agression avec arme, agression, défaut de comparaître. (9 mai 2001), vol qualifié, défaut de comparution (1er octobre 2006).
M.Client a déclaré que l’agression causant des lésions corporelles en 1990 était liée à une bagarre qu’il avait eue avec un client dans son rôle de videur de pub. Il a déclaré que le client l’avait frappé lorsqu’il lui avait refusé l’entrée parce qu’il ne respectait pas le code vestimentaire. M. Client a déclaré avoir poursuivi le client à l’extérieur de l’établissement et l’avoir frappé.
En ce qui concerne les menaces proférées en 2001, M. Client a admis qu’il avait menacé de frapper quelqu’un qui avait tenu des propos malveillants à son égard au sein de la communauté. Cependant, les rapports de police indiquent une tendance à proférer des menaces violentes à l’encontre de diverses personnes de la communauté avec lesquelles M. Client s’était disputé, et qu’il s’agissait de menaces de mort.
M.Client a déclaré que les agressions commises en 2001 étaient liées à la même période et aux mêmes problèmes. Il a déclaré que l’agression à l’aide d’une arme n’avait jamais eu lieu. Il a déclaré avec insistance qu’il était à une fête et qu’il s’est retrouvé mêlé à une vive dispute avec une autre personne. Les deux hommes étaient en état d’ébriété. M. Client a déclaré qu’il avait affronté l’autre homme alors que celui-ci était en train d’endommager gravement sa voiture avec une poêle à frire en fonte. Il a déclaré avoir pris le dessus dans la bagarre qui a suivi et s’être emparé de la poêle. Coïncidence : La police est arrivée au moment où il s’est emparé de la poêle, et il a été accusé d’agression avec arme. Les rapports de police indiquent que l’autre homme a été gravement blessé et qu’il a subi entre autres, des contusions à l’abdomen et aux bras.
Dans l’autre cas d’agression, M. Client a déclaré qu’alors qu’il buvait un verre dans un bar, une connaissance lui a donné un coup de pied dans la poitrine et qu’il est tombé à la renverse sur le sol. Il a de nouveau été inculpé mais a déclaré qu’il n’avait pas agressé l’autre homme. Les rapports de police indiquent que c’est M. Client qui a donné les coups de pied et qui a ensuite jeté une bouteille de bière sur l’autre homme.
Délit actuel
M. Client a raconté les événements entourant l’infraction actuelle et accepte volontiers d’en assumer la responsabilité. Il a raconté que lui et son coaccusé s’étaient livrés à une grosse consommation de cocaïne et, à court d’argent et de drogue, ils ont décidé de braquer une bijouterie. M. Client accuse son état d’ébriété comme étant à l’origine de l’infraction. Il a déclaré qu’il ne se souvenait pas de tous les détails, mais qu’il se souvenait être entré dans le magasin et qu’il a fait semblant d’être armé. Il a forcé les employés du magasin à se rendre dans l’arrière-boutique, où le coffre-fort était ouvert. Lui et son coaccusé ont rempli deux sacs en plastique de bijoux et se sont enfuis.
Il semble qu’il y ait des contradictions dans les rapports officiels quant au montant volé. Un rapport d’incident daté du 21 mars 2006, indique que des bijoux d’une valeur de 15 000 dollars ont été dérobés dans le coffre-fort du magasin.
Comportement en établissement
À ce jour, M. Client a commis une faute disciplinaire en établissement. Il a déclaré avoir acheté un téléviseur à un autre délinquant qui qui allait être libéré. Les agents correctionnels qui ont fouillé sa cellule l’ont accusé d’avoir un objet non autorisé dans sa cellule, car le téléviseur ne figurait pas parmi ses effets personnels. M. Client a admis franchement ses actes et a déclaré que le téléviseur qu’il avait acheté était meilleur que celui qu’il avait à l’époque.
Il entreprend actuellement des études secondaires à l’école institutionnelle, et bien que sa motivation, son assiduité, et ses relations interpersonnelles soient très bons, ses progrès ont été lents.
M.Client a également suivi le programme de désintoxication pour délinquants. Il s’agit d’une intervention de groupe de 12 semaines basée sur la cognition et le comportement qui exige une présence quotidienne d’environ 2 heures à chaque séance. Le programme est très structuré et comprend l’entretien motivationnel et la préparation, l’acquisition de compétences, la résolution de problèmes, la planification de la libération et la prévention des rechutes.
Le rapport du programme indique que M. Client était un bon participant qui était généralement prompt à faire ses exercices et devoirs. Il semblait saisir les principaux éléments, bien qu’il ait eu quelques difficultés à développer son plan de prévention de la rechute.
Comportement antérieur en matière de libération
M. Client a eu de multiples occasions de libération au cours de périodes de probation et de mise en liberté sous caution. Il n’a pas non plus respecté ses conditions de libération à plusieurs reprises, ce qui a entraîné d’autres condamnations pénales.
Evaluation des risques et gestion des risques
Facteurs de risque
M. Client a fait état d’un problème grave et chronique d’abus d’alcool, bien qu’il soit apparemment resté sobre (ce qui n’a pas été confirmé) pendant une longue période avant l’infraction actuelle.
Malgré son abstinence d’alcool, il a continué à consommer de la marijuana à l’occasion. C’est le fait qu’il ait continué à fréquenter des toxicomanes qui semble avoir conduit à une brève mais intense dépendance à la cocaïne, directement liée à l’infraction actuelle.
Les relations interpersonnelles de M. Client ont eu tendance à être brèves et, de son propre aveu, tumultueuses. Il attribue ces difficultés à son abus chronique d’alcool au fil des ans.
Il fréquente depuis longtemps d’autres délinquants et des toxicomanes.
En outre, M. Client agit de manière impulsive lorsqu’il est confronté à des problèmes. Son répertoire de réponses comprend des menaces et des agressions, ce qui suggère fortement la présence d’attitudes (modes de pensée) qui considèrent la violence ou la menace de violence comme acceptables.
L’apparition précoce d’activités antisociales et délinquants, qui a persisté tout au long de l’adolescence et jusqu’à l’âge adulte, reflète un modèle de comportement antisocial bien ancré. Les bagarres d’adolescents et les accusations d’agression portées plus tard par des adultes évoquent des schémas de comportement qui incluent la violence.
Des antécédents scolaires médiocres, des conflits à l’école, des difficultés ultérieures à conserver un emploi qui lui permettrait de subvenir à ses besoins, et des activités de loisirs non productives sont autant de facteurs de risque associés à un mode de vie délinquant et à la persévérance de ce comportement au fil du temps.
Estimations actuarielles du risque
Les réponses de M. Client ont également été notées selon l’inventaire du niveau de service (Level of Service Inventory-Revised LSI-R). Il s’agit d’un instrument d’évaluation du risque conçu pour fournir des indicateurs de risque délinquant, afin d’estimer le risque de récidive et de déterminer les niveaux de surveillance. Le score de M. Client était de 36 sur cet instrument. En tant que groupe, 57,3 % des délinquants ayant un score similaire récidiveront dans un délai d’environ 2 ans. Le taux moyen de récidive pour le groupe sur lequel le LSI-R a été développé était d’environ 40,8 %. Cependant, ce groupe de délinquants sur lequel sont basées ces estimations initiales purgeait des peines d’emprisonnement de moins de 2 ans.
D’autres recherches ont montré que le même score avec des délinquants fédéraux purgeant une peine de plus de 2 ans était associé à une probabilité de récidive de 68%.
La probabilité de récidive sur une période de 3 ans est de 68%, le taux moyen de récidive pour le groupe de comparaison étant de 49% (voir Mills, Jones, & Kroner, 2005).
L’estimation du risque de violence à deux niveaux (TTV : Two-Tiered Violence) a été utilisée pour évaluer les antécédents personnels et criminels de M. Client. Le TTV a été mis au point pour aider à déterminer le niveau de risque de violence chez les délinquants de sexe masculin. Le score de M. Client était de 11 sur cet instrument. En tant que groupe, les autres délinquants ayant un score similaire récidiveront avec violence (agression, vol, agression armée, etc.) à un taux compris entre 31 et 46% sur une période de 3 ans. Le taux moyen de récidive pour le groupe de comparaison est de 29% sur une période de 3 ans.
En général, les mesures actuarielles placent la probabilité de récidive de M. Client à un taux supérieur à celui du délinquant moyen, tant pour la récidive générale que pour la récidive violente.
Plans de mise en liberté (Release Plans)
À l’heure actuelle, M. Client prévoit de retourner auprès de sa partenaire, car elle reste son principal soutien communautaire. Il a déclaré qu’il participerait probablement aux Alcooliques Anonymes lorsqu’il serait libéré, car il a déjà participé à un certain nombre de réunions pendant son incarcération. Il signale que sa sœur cadette a promis qu’elle essaierait de lui trouver un emploi sur les quais de chargement de l’entreprise pour laquelle elle travaille actuellement.
Recommandations pour la gestion du risque
M. Client est encouragé à poursuivre ses études secondaires pendant son incarcération. À sa libération, il y aurait un avantage personnel certain à long terme s’il pouvait obtenir son diplôme d’études secondaires ou une équivalence.
Il n’a pas été en mesure d’obtenir et de conserver un emploi qui lui permette de subvenir à ses besoins. Avant l’infraction actuelle, il était principalement soutenu par sa partenaire, car il n’avait pu obtenir qu’un emploi à temps partiel dans un supermarché local où il approvisionnait les rayons. Pour réussir à long terme, il devra acquérir des compétences professionnelles suffisantes pour conserver un emploi ou un travail manuel.
M. Client a des antécédents d’abus de confiance et de non-respect des conditions de libération. Par conséquent, toute libération dans la communauté doit être accompagnée d’une surveillance intensive avec une tolérance zéro pour les violations des conditions de libération. Les signes de non-respect de la surveillance (ne pas se présenter à l’heure, ne pas fournir d’informations à son contrôleur judiciaire) ou des conditions de libération doivent être considérés comme une indication d’une plus grande proximité de la récidive.
Selon M. Client, l’abus d’alcool et de drogues a été un facteur contribuant à sa délinquance. Il a participé au programme de traitement de l’alcoolisme et de la toxicomanie pendant son incarcération et le rapport du programme était globalement positif. Néanmoins, son plan de prévention des rechutes a été considéré comme devant faire l’objet d’un travail supplémentaire et était considéré comme son domaine le plus faible en termes d’atteinte des objectifs du programme. Il est important que M. Client reçoive un soutien continu pour maintenir sa sobriété et son abstinence de drogue pendant qu’il est dans la communauté. Un programme communautaire, de préférence en milieu hospitalier ou dans une maison de transition, aiderait M. Client à s’adapter à la communauté en ce qui concerne ses addictions et lui apporterait également une supervision supplémentaire. Il serait prudent d’inclure une condition de s’abstenir de consommer de l’alcool et des médicaments non prescrits dans le cadre de la libération de M. Client. La preuve que M. Client a recommencé à consommer de l’alcool ou de la cocaïne doit être considéré comme une indication d’une plus grande proximité de la récidive.
Les fréquentations antisociales et délinquantes ont contribué de manière significatives au comportement délinquant de M. Client en renforçant ses valeurs antisociales. Si possible, un programme ou une thérapie qui s’attaquerait aux attitudes et aux fréquentations antisociales serait un atout. Il serait également prudent d’inclure comme condition de libération l’obligation pour M. Client de s’abstenir de fréquenter toute personne dont on sait qu’elle a un casier judiciaire ou qu’elle s’engage dans un comportement délinquant.
exemple rapport eval risque
A propos des auteurs
Jeremy F. Mills, PhD, CPsych, est un psychologue qui exerce dans le domaine de la psychologie légale, correctionnelle et du conseil à Kingston, Ontario, Canada. Il est également professeur adjoint de recherche au département de psychologie de l’Université Carleton à Ottawa. Membre de l’American Psychological association, Mills s’intéresse à l’évaluation du risque de violence, à la communication sur le risque de violence et à l’évaluation du risque de suicide. Le Dr Mills offre des services de consultation et de formation dans le domaine de l’évaluation du risque de violence.
Daryl G. Kroner, PhD, CPsych, est professeur adjoint au département de criminologie et de justice pénale de la Southern Illinois University Carbondale. Auparavant, il a travaillé pendant 22 ans comme psychologue en milieu carcéral. Le Dr. Kroner s’intéresse à la santé mentale en milieu carcéral, à l’évaluation dynamique des risques lors de la surveillance dans la communauté, et aux aspects sociaux de l’évaluation des risques.
Robert D. Morgan, PhD, est professeur associé au département de psychologie à l’université Texas Tech à Lubbock, au Texas. En outre, il est directeur des services cliniques et médico-légaux du Lubbock Regional Mental Health Mental Retardation Center. Les recherches du Dr Morgan portent sur la santé mentale en milieu correctionnel, la psychologie médico-légale, le développement professionnel et la formation.
 La triade de MacDonald postule que la cruauté envers les animaux, les incendies et l’énurésie dans l’enfance sont révélateurs d’un comportement agressif et violent à l’âge adulte.
La triade de MacDonald postule que la cruauté envers les animaux, les incendies et l’énurésie dans l’enfance sont révélateurs d’un comportement agressif et violent à l’âge adulte.


 Jalons dans l’histoire des concepts de psychopathie (Sass 1987)
Jalons dans l’histoire des concepts de psychopathie (Sass 1987)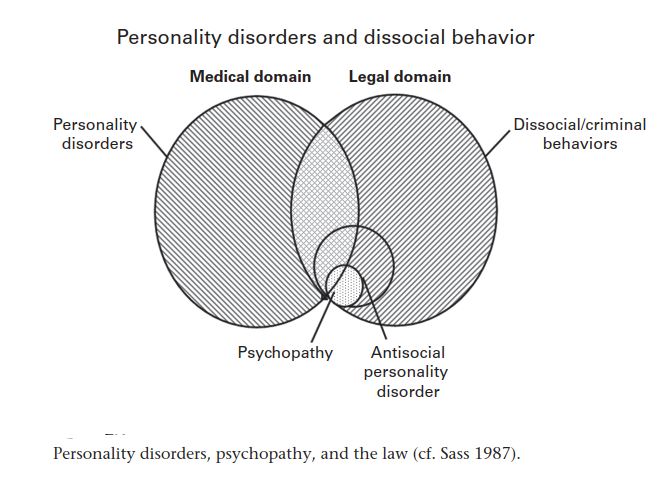
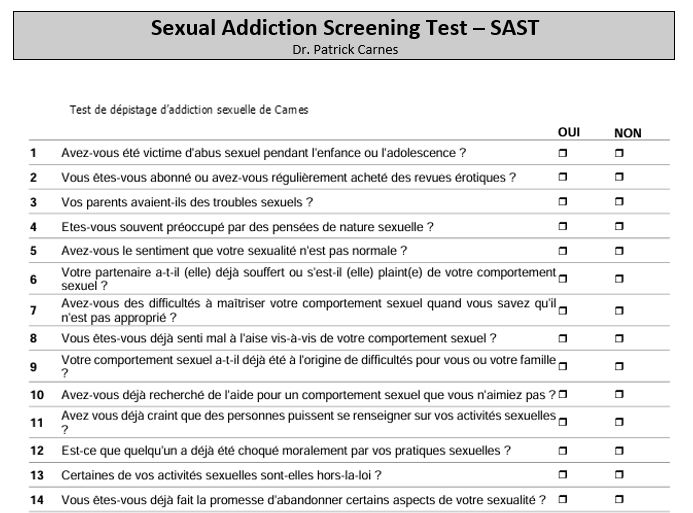 Test de Dépistage de l’Addiction Sexuelle (Sexual Addiction Screening Test – SAST)
Test de Dépistage de l’Addiction Sexuelle (Sexual Addiction Screening Test – SAST)