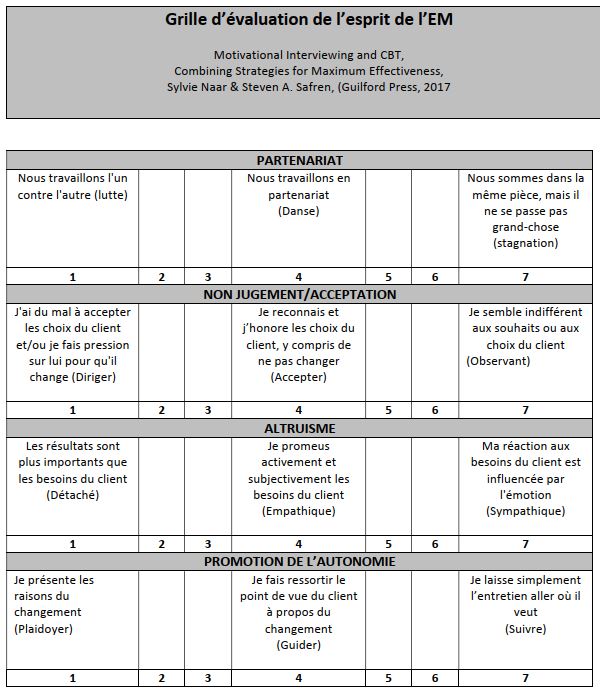
Un exercice constste par exemple à évaluer trois variations d’un même entretien à partir d’une grille, celle-là même présentée ici, qui peut être utile dans d’autres contextes d’utilisation.
 « A première vue, il peut sembler que l’entretien motivationnel (EM) et la thérapie cognitivo-comportementale (TCC) soient des concepts opposés. La TCC est souvent pratiquée à partir d’un modèle d’expert directif : en tant que thérapeute, j’ai ce qui manque au client (compétences, connaissances, pensée rationnelle) et mon travail consiste à l’installer. « J’ai ce dont vous avez besoin et je vais vous le donner. L’EM, en revanche, ne consiste pas à installer des choses. C’est une façon d’appeler, de susciter (educare) ce qui est déjà là : les motivations, la perspicacité, la sagesse et les idées de la personne. Qu’est-ce qui pourrait être plus opposé ?
« A première vue, il peut sembler que l’entretien motivationnel (EM) et la thérapie cognitivo-comportementale (TCC) soient des concepts opposés. La TCC est souvent pratiquée à partir d’un modèle d’expert directif : en tant que thérapeute, j’ai ce qui manque au client (compétences, connaissances, pensée rationnelle) et mon travail consiste à l’installer. « J’ai ce dont vous avez besoin et je vais vous le donner. L’EM, en revanche, ne consiste pas à installer des choses. C’est une façon d’appeler, de susciter (educare) ce qui est déjà là : les motivations, la perspicacité, la sagesse et les idées de la personne. Qu’est-ce qui pourrait être plus opposé ?
Pourtant, il est clair pour moi que l’EM et la TCC sont non seulement compatibles, mais aussi complémentaires. Ma formation pré-doctorale en psychologie clinique s’est déroulée à l’Université de l’Oregon, où nous, les « produits de l’Oregon », étions censés être des thérapeutes du comportement fondés sur des preuves. Pourtant, au cours de notre deuxième année de formation, nous devions effectuer un stage d’un an sur la manière de travailler avec les clients et, par une heureuse coïncidence, aucun membre de la faculté de psychologie comportementale n’a voulu l’enseigner cette année-là. Ils ont donc fait appel à un professeur de psychologie de l’orientation qui a passé l’année à nous enseigner la méthode centrée sur la personne et les perspectives de Carl Rogers avant que nous n’entrions dans la pratique de la thérapie comportementale (Gilmore, 1973).
L’année suivante, je me suis efforcée d’apprendre à faire de la thérapie comportementale familiale,
avec les parents sous la tutelle d’un membre de la faculté qui avait été formé par Gerald Patterson, un pionnier des méthodes d’apprentissage social dans l’éducation des enfants (Patterson, 1975). Nous apprenions aux parents à compter et à suivre les comportements sur des tableaux d’étoiles dorées, en mettant fortement l’accent sur le renforcement positif (Miller & Danaher, 1976). Tout cela était très logique, avec des devoirs très structurés. Le problème, comme le découvrent rapidement les thérapeutes du comportement, c’est que souvent les gens ne font pas leurs devoirs. Le processus était lent.
Ensuite, nous nous sommes rendus à l’Institut de recherche de l’Oregon pour observer le travail de Patterson avec une famille. Alors que nous étions assis derrière la glace sans tain, j’ai été frappé par le fait qu’il faisait beaucoup de choses avec la famille qu’il n’avait pas décrites dans ses recherches prolifiques et ses écrits sur les méthodes. Il était chaleureux, engageant, drôle et avenant, et il écoutait attentivement ce que les parents et les enfants avaient à dire. On pouvait faire n’importe quoi pour lui (il était si doué pour les relations interpersonnelles), et je me suis dit : « Oh, c’est comme ça qu’on fait ! ». Je suis retourné à la clinique de psychologie et j’ai commencé à utiliser les techniques d’écoute que j’avais apprises, et la thérapie comportementale a commencé à fonctionner pour moi. Jerry Patterson lui-même s’est ensuite beaucoup intéressé à la résistance et aux principes de l’influence interpersonnelle dans la thérapie comportementale et a contribué à des recherches novatrices sur le sujet (Patterson & Forgatch, 1985 ; Patterson & Chamberlain, 1994). Au fil des ans, j’ai développé une façon de faire de la thérapie comportementale dans un style centré sur la personne. Pour moi, ces deux approches semblaient aller de pair. Lorsque j’ai commencé à enseigner dans le cadre du programme de doctorat de l’université du Nouveau-Mexique, j’ai formé les étudiants à la fois à la thérapie comportementale et au style rogerien. L’habileté avec laquelle les conseillers écoutaient leurs clients tout en dispensant une thérapie comportementale guidée par un manuel aurait-elle une quelconque importance ?
 Au cours d’un essai clinique avec des buveurs à problèmes, nous avons assigné au hasard des clients à neuf thérapeutes différents, en observant leur travail à l’aide de miroirs sans tain. Les clients des thérapeutes les plus empathiques ont beaucoup mieux réussi à réduire leur consommation d’alcool que ceux qui travaillaient avec des thérapeutes peu empathiques. Au bout de six mois, nous pouvions expliquer les deux tiers de la variance de la consommation d’alcool des clients par le niveau de compétence empathique des thérapeutes délivrant (prétendument) la même thérapie comportementale (Miller, Taylor, & West, 1980), un effet qui était toujours présent après deux ans de suivi (Miller & Baca, 1983). L’année suivante, Steve Valle (1981) a publié des résultats similaires : les taux de rechute au cours des deux années de suivi étaient de deux fois supérieurs à ceux de l’année précédente. de rechute au cours des deux années de suivi étaient de deux à quatre fois plus élevés pour les clients qui travaillaient avec des conseillers ayant un faible niveau de compétences centrées sur la personne, par rapport aux clients du même programme qui avaient la chance d’avoir des conseillers ayant un fonctionnement interpersonnel élevé.
Au cours d’un essai clinique avec des buveurs à problèmes, nous avons assigné au hasard des clients à neuf thérapeutes différents, en observant leur travail à l’aide de miroirs sans tain. Les clients des thérapeutes les plus empathiques ont beaucoup mieux réussi à réduire leur consommation d’alcool que ceux qui travaillaient avec des thérapeutes peu empathiques. Au bout de six mois, nous pouvions expliquer les deux tiers de la variance de la consommation d’alcool des clients par le niveau de compétence empathique des thérapeutes délivrant (prétendument) la même thérapie comportementale (Miller, Taylor, & West, 1980), un effet qui était toujours présent après deux ans de suivi (Miller & Baca, 1983). L’année suivante, Steve Valle (1981) a publié des résultats similaires : les taux de rechute au cours des deux années de suivi étaient de deux fois supérieurs à ceux de l’année précédente. de rechute au cours des deux années de suivi étaient de deux à quatre fois plus élevés pour les clients qui travaillaient avec des conseillers ayant un faible niveau de compétences centrées sur la personne, par rapport aux clients du même programme qui avaient la chance d’avoir des conseillers ayant un fonctionnement interpersonnel élevé.
Lorsqu’un groupe de psychologues norvégiens m’a demandé de montrer comment je travaillais avec des personnes ayant des problèmes d’alcool, j’ai naturellement utilisé une combinaison de méthodes rogériennes et de TCC. C’est à partir de ces discussions que l’EM a été conçue (Miller, 1983). Lorsque je l’ai décrite pour la première fois, je considérais l’EM comme un prélude au traitement, quelque chose que l’on pouvait faire avant d’entamer la TCC pour « amorcer la pompe » (Miller, 1983). Nous avons rapidement constaté, à notre grande surprise, qu’avec une brève intervention d’EM, les gens commençaient souvent à changer de comportement sans autre forme de traitement. Par la suite, nous avons continué à explorer les façons dont la TCC classique, guidée par un manuel, peut être dispensée et intégrée à un style MI (Longabaugh, Zweben, LoCastro, & Miller, 2005 ; Meyers & Smith, 1995).
Avec ce livre, l’intégration de l’EM et de la TCC fait un bond en avant. Les thérapeutes comportementaux ont, à mon avis, accordé trop peu d’attention à l’impact substantiel des compétences interpersonnelles et de la relation thérapeutique sur l’engagement, la rétention, l’adhésion et les résultats du traitement. L’une des conséquences est le débat qui fait rage sur l’importance relative des facteurs « fondés sur des preuves » par rapport aux facteurs « communs » dans la psychothérapie (par exemple, Norcross, 2011). Les défenseurs de l’approche centrée sur la personne pourraient, à leur tour, être blâmés pour avoir accordé trop peu d’attention aux facteurs empiriques au cours des dernières décennies, bien que ce soit Carl Rogers lui-même qui ait été le pionnier de la recherche sur les processus et les résultats de la psychothérapie. Du point de vue de l’EM, il s’agit clairement d’une difficulté « et/ou » (Miller & Moyers, 2015). Un traitement fondé sur des données probantes ne peut être séparé de la personne qui l’administre, pas plus qu’une voiture de course ne l’est de son pilote ou qu’un chef cuisinier ne l’est de la qualité d’un repas. Les facteurs prétendument « communs » qui influencent les résultats, tels que l’empathie du thérapeute (Truax & Carkhuff, 1967), ne sont peut-être pas si courants que cela dans la pratique, et si nous les qualifions de « non spécifiques », cela signifie simplement que nous n’avons pas fait nos devoirs.Il est temps – bien plus que temps – de spécifier, de mesurer, d’étudier et d’enseigner les facteurs inter-personnels qui peuvent avoir un impact aussi important sur les résultats des clients.
Peut-être que l’EM et la TCC sont comme l’huile et l’eau. Mon projet de chimie au lycée était une étude des agents émulsifiants qui permettent de mélanger l’huile et l’eau. C’était un signe avant-coureur des choses à venir. Ce livre est un émulsifiant. »
William R. milleR, PhD
Professeur émérite de psychologie et de psychiatrie
Université du Nouveau Mexique



 1. Une réponse adaptée à l’ambivalence adolescente
1. Une réponse adaptée à l’ambivalence adolescente



 Au cours d’un essai clinique avec des buveurs à problèmes, nous avons assigné au hasard des clients à neuf thérapeutes différents, en observant leur travail à l’aide de miroirs sans tain. Les clients des thérapeutes les plus empathiques ont beaucoup mieux réussi à réduire leur consommation d’alcool que ceux qui travaillaient avec des thérapeutes peu empathiques. Au bout de six mois, nous pouvions expliquer les deux tiers de la variance de la consommation d’alcool des clients par le niveau de compétence empathique des thérapeutes délivrant (prétendument) la même thérapie comportementale (Miller, Taylor, & West, 1980), un effet qui était toujours présent après deux ans de suivi (Miller & Baca, 1983). L’année suivante, Steve Valle (1981) a publié des résultats similaires : les taux de rechute au cours des deux années de suivi étaient de deux fois supérieurs à ceux de l’année précédente. de rechute au cours des deux années de suivi étaient de deux à quatre fois plus élevés pour les clients qui travaillaient avec des conseillers ayant un faible niveau de compétences centrées sur la personne, par rapport aux clients du même programme qui avaient la chance d’avoir des conseillers ayant un fonctionnement interpersonnel élevé.
Au cours d’un essai clinique avec des buveurs à problèmes, nous avons assigné au hasard des clients à neuf thérapeutes différents, en observant leur travail à l’aide de miroirs sans tain. Les clients des thérapeutes les plus empathiques ont beaucoup mieux réussi à réduire leur consommation d’alcool que ceux qui travaillaient avec des thérapeutes peu empathiques. Au bout de six mois, nous pouvions expliquer les deux tiers de la variance de la consommation d’alcool des clients par le niveau de compétence empathique des thérapeutes délivrant (prétendument) la même thérapie comportementale (Miller, Taylor, & West, 1980), un effet qui était toujours présent après deux ans de suivi (Miller & Baca, 1983). L’année suivante, Steve Valle (1981) a publié des résultats similaires : les taux de rechute au cours des deux années de suivi étaient de deux fois supérieurs à ceux de l’année précédente. de rechute au cours des deux années de suivi étaient de deux à quatre fois plus élevés pour les clients qui travaillaient avec des conseillers ayant un faible niveau de compétences centrées sur la personne, par rapport aux clients du même programme qui avaient la chance d’avoir des conseillers ayant un fonctionnement interpersonnel élevé.
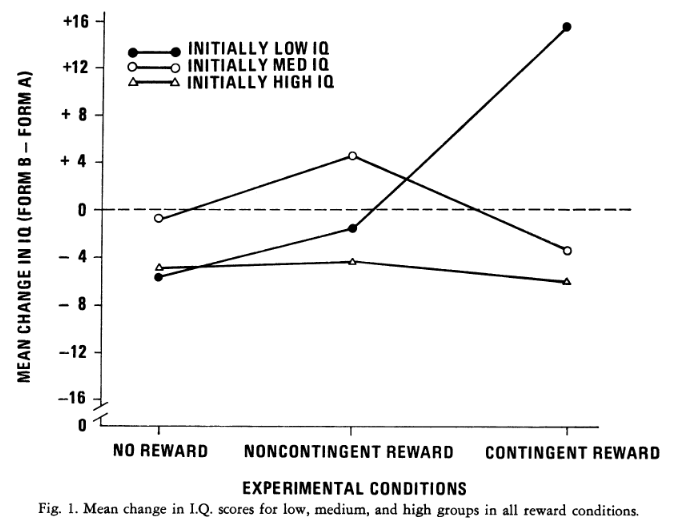
 Source: Jeffrey Abracen, Ph.D., C.Psych. & Jan Looman, Ph.D., C.Psych. (2016)
Source: Jeffrey Abracen, Ph.D., C.Psych. & Jan Looman, Ph.D., C.Psych. (2016)  L’effet d’une récompense en bonbons sur les scores de Q.I. a été étudié chez 72 enfants de première et deuxième année. Tous les sujets ont reçu la forme A du test de vocabulaire en images de Peabody et, sur la base de ces résultats, ont été divisés en trois groupes : faible, moyen et élevé.
L’effet d’une récompense en bonbons sur les scores de Q.I. a été étudié chez 72 enfants de première et deuxième année. Tous les sujets ont reçu la forme A du test de vocabulaire en images de Peabody et, sur la base de ces résultats, ont été divisés en trois groupes : faible, moyen et élevé.