 Comprendre le psychotraumatisme
Comprendre le psychotraumatisme
Le psychotraumatisme se produit lorsqu’une personne est confrontée à un événement qui menace son intégrité physique ou psychique, provoquant une réaction de peur intense, d’impuissance ou d’horreur. Ces événements dépassent les capacités d’adaptation normales de l’individu, créant une rupture dans son sentiment de sécurité et sa vision du monde.
Imaginons notre psychisme comme une bibliothèque bien organisée. Un événement traumatique est comme un violent tremblement de terre qui fait s’effondrer les étagères : les souvenirs traumatiques ne peuvent être rangés correctement avec les autres expériences de vie. Ils restent alors « actifs », non intégrés, et continuent d’influencer le présent comme si la menace était toujours d’actualité.
Mécanismes neurobiologiques du trauma
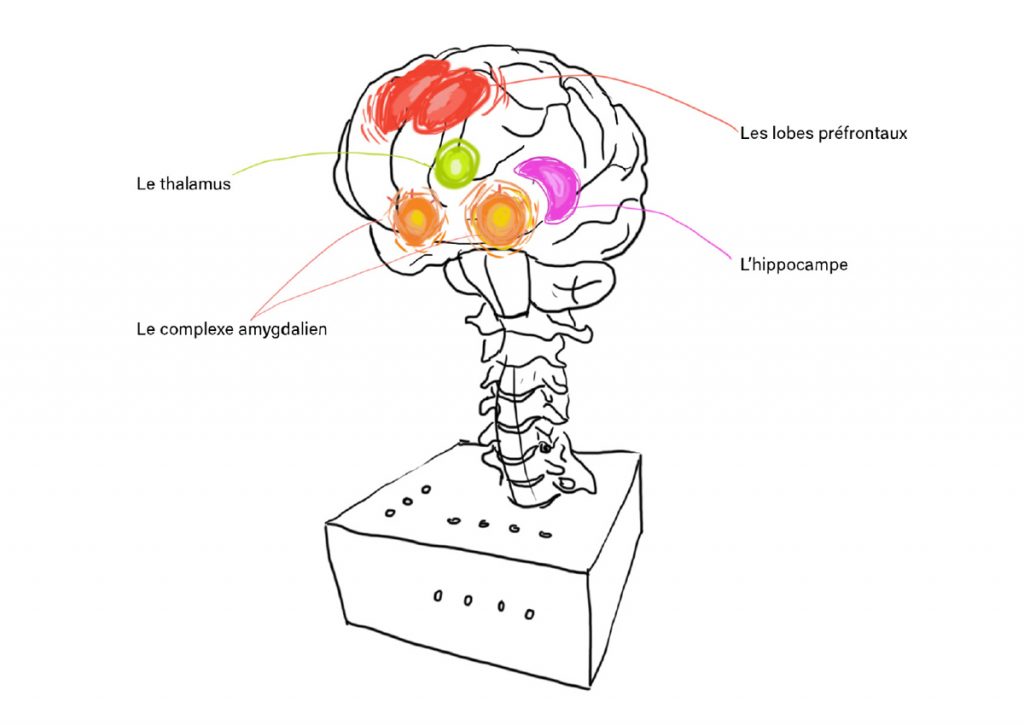
Lors d’un événement traumatique, notre cerveau réagit par une cascade de réponses :
1. L’amygdale, notre « détecteur de danger », s’active immédiatement et déclenche l’alarme.
2. L’hippocampe, responsable de la mémoire contextuelle, est souvent dépassé par l’intensité de l’expérience.
3. Le cortex préfrontal, siège de notre capacité à analyser rationnellement les situations, se trouve temporairement désactivé.
Ces perturbations expliquent pourquoi les souvenirs traumatiques sont stockés différemment des souvenirs ordinaires. Ils sont principalement encodés comme des sensations corporelles, des émotions intenses et des images fragmentées plutôt que comme un récit cohérent. Cette particularité est à la base des symptômes caractéristiques du trouble de stress post-traumatique (TSPT).
 Manifestations cliniques des psychotraumatismes
Manifestations cliniques des psychotraumatismes
Les symptômes du psychotraumatisme peuvent être regroupés en quatre catégories principales :
1. Reviviscences: Le passé traumatique fait intrusion dans le présent sous forme de flashbacks, cauchemars, ou pensées intrusives. Ces reviviscences sont vécues avec la même intensité émotionnelle que l’événement original, comme si le temps n’avait pas passé.
2. Évitement : La personne développe des stratégies pour éviter tout ce qui pourrait lui rappeler le trauma (lieux, personnes, conversations, pensées). Cet évitement peut s’étendre jusqu’à un détachement émotionnel général.
3. Altérations négatives des cognitions et de l’humeur : Croyances négatives persistantes sur soi-même ou le monde (« je suis brisé », « le monde est dangereux »), culpabilité, honte, diminution d’intérêt pour les activités auparavant appréciées.
4. Hyperactivation neurovégétative: État d’alerte permanent, troubles du sommeil, irritabilité, difficultés de concentration, réactions de sursaut exagérées. Le corps reste physiologiquement « sur ses gardes », comme si le danger était toujours présent.
Dans les cas de traumatismes complexes ou répétés, particulièrement ceux survenus pendant l’enfance, des symptômes additionnels peuvent apparaître, comme des difficultés relationnelles profondes, des problèmes d’identité et de régulation émotionnelle.
Comme le trauma laisse une empreinte profonde dans le corps, plusieurs approches intègrent la dimension corporelle :
Approches thérapeutiques du psychotraumatisme
La prise en charge du psychotraumatisme a considérablement évolué ces dernières décennies, s’orientant vers des approches intégratives qui prennent en compte les dimensions neurobiologiques, psychologiques et sociales du trauma.
1. Psychothérapies validées empiriquement
Thérapie cognitivo-comportementale focalisée sur le trauma (TCC-FT) : Cette approche aide la personne à identifier et modifier les pensées dysfonctionnelles liées au trauma, tout en l’exposant progressivement aux souvenirs traumatiques dans un cadre sécurisant. C’est comme réapprendre au cerveau que le souvenir n’est plus une menace actuelle.
EMDR (Eye Movement Desensitization and Reprocessing) : Développée par Francine Shapiro, cette thérapie utilise des stimulations bilatérales alternées (mouvements oculaires, tapotements) pendant que la personne se concentre sur le souvenir traumatique. Cette méthode facilite le retraitement adaptatif de l’information traumatique, permettant son intégration dans le réseau plus large des souvenirs autobiographiques.
Thérapie par exposition narrative : Particulièrement efficace pour les traumatismes culturels ou collectifs, cette approche aide à construire un récit cohérent de l’expérience traumatique, redonnant un sens et une chronologie aux événements fragmentés.
2. Approches corporelles et sensorimotrices
Thérapie sensorimotrice : Développée par Pat Ogden, elle se concentre sur les sensations physiques et les mouvements bloqués lors du trauma. En complétant ces mouvements inachevés dans un cadre sécurisant, la personne peut libérer l’énergie défensive figée. Bien que des études, comme un essai clinique randomisé pilote de 2020, montrent des effets positifs sur la conscience corporelle, l’anxiété et l’auto-apaisement chez les survivants de traumatismes, la validation scientifique reste limitée. Cette thérapie n’est pas encore considérée comme pleinement fondée sur des preuves, car peu d’études rigoureuses ont été menées. Cependant, elle gagne en crédibilité parmi les professionnels de la santé mentale, et des recherches supplémentaires sont en cours pour évaluer son efficacité, notamment pour les troubles liés au traumatisme complexe.
Neurofeedback : Cette technique permet à la personne de visualiser l’activité de son cerveau en temps réel et d’apprendre à la moduler, aidant ainsi à réguler les circuits neuronaux perturbés par le trauma.
Pratiques de pleine conscience adaptées au trauma : Ces techniques aident à développer une conscience moment-présent non jugeante, permettant graduellement de distinguer les sensations présentes des mémoires traumatiques.
3. Stabilisation et sécurité
Avant d’aborder directement le contenu traumatique, une phase de stabilisation est essentielle :
Psychoéducation : Comprendre les mécanismes du trauma normalise les réactions et redonne un sentiment de contrôle (« ce que je vis a du sens »).
Techniques de régulation émotionnelle : Apprentissage de méthodes pour gérer l’hyperactivation et l’hypoactivation (grounding, respiration diaphragmatique, cohérence cardiaque).
Création d’un espace de sécurité : Développement de ressources internes et externes sur lesquelles s’appuyer lorsque la détresse devient trop intense.
4. Approches pharmacologiques
Les médicaments peuvent jouer un rôle complémentaire :
Antidépresseur : Particulièrement les ISRS (inhibiteurs sélectifs de la recapture de la sérotonine), qui peuvent atténuer l’hyperréactivité et améliorer l’humeur.
Prazosin : Parfois utilisé spécifiquement pour réduire les cauchemars liés au trauma.
Recherches innovantes : Des études explorent l’utilisation de substances comme la MDMA ou la kétamine en contexte thérapeutique pour faciliter le traitement des souvenirs traumatiques.
Dimensions collectives et sociales du trauma
Le trauma ne se limite pas à une expérience individuelle. Les traumatismes collectifs (guerres, génocides, catastrophes naturelles) et les traumatismes transmis intergénérationnellement nécessitent des approches qui prennent en compte les dimensions sociales, culturelles et politiques.
Les notions de justice réparatrice, de reconnaissance sociale et de rituels communautaires peuvent jouer un rôle crucial dans les processus de guérison collective. De même, la création de récits partagés permet de donner sens aux expériences traumatiques collectives.
Vers une société trauma-informed
De plus en plus, les professionnels de différents secteurs (éducation, santé, justice, services sociaux) adoptent une approche « trauma-informed » qui reconnaît la prévalence élevée des expériences traumatiques et adapte les pratiques en conséquence. Cette approche repose sur quelques principes fondamentaux :
1. Reconnaître l’impact généralisé du trauma
2. Identifier les signes et symptômes du trauma
3. Intégrer les connaissances sur le trauma dans les politiques et pratiques
4. Éviter activement la retraumatisation
Conclusion
La compréhension et la prise en charge du psychotraumatisme ont connu des avancées remarquables ces dernières décennies. D’une vision initialement centrée sur les symptômes, nous sommes passés à une compréhension intégrative qui reconnaît comment le trauma affecte l’être humain dans sa globalité – corps, émotions, cognitions, relations et sens de soi.
La guérison du trauma ne signifie pas nécessairement l’effacement du souvenir traumatique, mais plutôt son intégration dans la trame narrative de la vie. Comme l’a si bien exprimé Pierre Janet, un des pionniers dans l’étude du trauma psychique, il s’agit de transformer la « mémoire traumatique » en « mémoire narrative » – permettant ainsi que l’événement soit perçu comme appartenant véritablement au passé, et non plus comme une menace constamment présente.
Aller plus loin:
Le psychotraumatisme, englobant le traumatisme psychologique, implique plusieurs processus clés qui perturbent le fonctionnement mental :
-
Gestion des Émotions : Les expériences traumatiques conduisent souvent à des difficultés dans la gestion des émotions, entraînant une hypervigilance (réactions de combat ou de fuite) ou une dissociation (engourdissement émotionnel). Ces réponses peuvent se manifester par une hypervigilance, des comportements d’évitement et une instabilité émotionnelle, particulièrement dans le PTSD et les troubles associés. La recherche de Hardy et al. (2016) dans Frontiers in Psychology: Stress post-traumatique dans la psychose souligne comment la gestion des émotions, comme l’hypervigilance, médiatise le lien entre les abus sexuels dans l’enfance et les hallucinations auditives, soulignant son rôle dans les symptômes psychotiques.
-
Processus de Mémoire : Le traumatisme altère l’encodage et la récupération de la mémoire, entraînant des souvenirs fragmentés ou intrusifs vifs. Ceux-ci peuvent inclure des flash-back et des cauchemars, symptômes caractéristiques du PTSD. Brewin et al. (2010) discutent de la manière dont le traumatisme améliore la mémoire perceptive, potentiellement menant à des intrusions décontextualisées expérimentées comme des hallucinations, comme soutenu par Walters et al. (2010).
-
Appréciations Cognitives : L’interprétation des expériences traumatiques et des symptômes subséquents joue un rôle crucial. Les croyances négatives, comme l’auto-blâme ou la perception de menace, peuvent aggraver les symptômes.
Ces processus sont interconnectés, la gestion des émotions et la mémoire influençant les appréciations cognitives, créant un cycle qui peut perpétuer les troubles liés au traumatisme.
Processus Neurobiologiques du Psychotraumatisme
L’impact neurobiologique du traumatisme implique des changements systémiques et structurels dans le cerveau, affectant les réponses au stress et la santé mentale :
-
Dérégulation de l’Axe HPA : L’axe hypothalamo-hypophyso-surrénalien (HPA), responsable de la régulation des hormones de stress, est souvent dérégulé dans le traumatisme. Cela peut entraîner des niveaux élevés de cortisol, contribuant à des réponses de stress persistantes. Heim et al. (2008) dans Profils de l’axe HPA dans la dépression ont trouvé des profils distincts de l’axe HPA chez les femmes atteintes de dépression unipolaire et de traumatisme précoce, avec des concentrations accrues de CRH dans le liquide céphalorachidien liées à des abus physiques.
-
Structure et Fonction Cérébrale : Le traumatisme induit des changements dans des régions clés du cerveau. L’hippocampe, crucial pour la mémoire, montre une réduction du volume et de l’activation, comme vu dans Stein et al. (1997). Le cortex préfrontal, impliqué dans la fonction exécutive, et l’amygdale, centrale pour les réponses de peur, montrent également des altérations. Cross (2017) dans Développement neurobiologique dans le contexte du traumatisme de l’enfance discute de la manière dont l’activation chronique de l’HPA affecte ces régions, impactant les résultats cognitifs et émotionnels.
-
Systèmes de Neurotransmetteurs : Des altérations dans les systèmes de sérotonine, dopamine et noradrénaline sont liées à la régulation de l’humeur et du stress. Akiki et al. (2018) dans Études neurobiologiques de la psychopathologie liée au traumatisme soulignent ces changements de neurotransmetteurs comme cruciaux pour comprendre l’impact du traumatisme.
Ces processus neurobiologiques sous-tendent les symptômes psychologiques, créant une boucle de rétroaction où les changements cérébraux exacerbent les difficultés émotionnelles et cognitives.
Traitements Fondés sur des Données Probantes pour le Psychotraumatisme
Des recherches récentes soutiennent plusieurs traitements fondés sur des preuves, adaptés à la nature complexe du traumatisme :
-
Thérapie Cognitive-Comportementale Centrée sur le Traumatisme (TF-CBT) : Cela intègre des techniques cognitives et comportementales, y compris l’exposition aux souvenirs de traumatisme, la restructuration cognitive pour défier les pensées négatives et l’entraînement à la relaxation. Elle est efficace pour les adultes et les enfants, avec des preuves solides des directives de 2017 de l’American Psychological Association.
-
Exposition Prolongée (PE) : La PE implique une exposition systématique aux souvenirs de traumatisme et aux situations connexes, réduisant la peur et l’évitement avec le temps. Elle est particulièrement efficace pour le PTSD, avec des recherches montrant une réduction significative des symptômes, comme noté dans Traiter le PTSD : Interventions fondées sur des preuves.
-
Thérapie de Traitement Cognitif (CPT) : La CPT se concentre sur l’identification et la modification des pensées inappropriées liées au traumatisme, comme l’auto-blâme ou la perception de menace. Elle est recommandée pour les vétérans et les survivants, avec des études comme celles dans Lignes directrices VA/DoD pour le PTSD soutenant son efficacité.
-
Désensibilisation et Reprogrammation par Mouvements Oculaires (EMDR) : L’EMDR implique de se rappeler le traumatisme tout en engageant une stimulation bilatérale (par exemple, mouvements oculaires), aidant à traiter et intégrer les souvenirs. Elle diffère des autres thérapies par le fait qu’elle ne nécessite pas une exposition prolongée, avec des preuves de Lignes directrices de traitement du PTSD de l’APA montrant son efficacité, surtout pour les traumatismes à événement unique.
-
Médicaments : Les inhibiteurs sélectifs du recaptage de la sérotonine (SSRIs), comme la sertraline, sont efficaces pour gérer les symptômes de PTSD, particulièrement lorsqu’ils sont combinés à une psychothérapie. Les directives du National Institute for Health and Clinical Excellence (Lignes directrices NICE sur le PTSD) notent leur rôle, bien que les preuves pour les enfants soient moins robustes, comme vu dans Traitement du PTSD chez l’enfant.
Résumé:
|
|
Processus/Traitements Clés
|
|
|
|
Gestion des Émotions, Processus de
Mémoire, Appréciations Cognitives
|
Perturbations menant à l’hypervigilance,
souvenirs intrusifs et croyances négatives.
|
Processus Neurobiologiques
|
Dérégulation de l’Axe HPA,
Changements Cérébraux,
Systèmes de Neurotransmetteurs
|
Incluent déséquilibres de cortisol,
altérations des régions cérébrales et chimiques.
|
|
|
TF-CBT,
PE,
CPT,
EMDR,
Médicaments
|
Incluent thérapies pour pensées/comportements,
exposition, traitement de mémoire et SSRIs.
|
 Le document « Important Things to Get Right About the ‘Neurobiology of Trauma‘ » est une série de bulletins de formation rédigée par Jim Hopper, avec des contributions de Kimberly A. Lonsway et Joanne Archambault. Il est publié par End Violence Against Women International (EVAWI) et se concentre sur la compréhension des aspects neurobiologiques du trauma, en particulier dans le contexte des agressions sexuelles.
Le document « Important Things to Get Right About the ‘Neurobiology of Trauma‘ » est une série de bulletins de formation rédigée par Jim Hopper, avec des contributions de Kimberly A. Lonsway et Joanne Archambault. Il est publié par End Violence Against Women International (EVAWI) et se concentre sur la compréhension des aspects neurobiologiques du trauma, en particulier dans le contexte des agressions sexuelles.

 Comprendre le psychotraumatisme
Comprendre le psychotraumatisme

 Lisa M. Najavits, PhD, est professeur adjoint à l’école de médecine Chan de l’université du Massachusetts (Worcester, MA) et directrice des innovations en matière de traitement. Elle a fait partie du corps enseignant de la Harvard Medical School (McLean Hospital) pendant 25 ans et de la Boston University School of Medicine (VA Boston) pendant 12 ans. Elle est spécialisée dans le développement de nouveaux modèles de conseil pour les traumatismes et les dépendances, la recherche sur les essais cliniques et les soins de proximité. Elle est l’auteur de plus de 200 publications professionnelles, ainsi que des livres Seeking Safety : A Treatment Manual for PTSD and Substance Abuse ; Finding Your Best Self : Recovery from Addiction, Trauma, or Both ; A Woman’s Addiction Workbook ; et Creating Change : A Past-Focused Treatment for Trauma and Addiction. Elle a été présidente de la Society of Addiction Psychology de l’American Psychological Association et a mené de nombreuses consultations sur les efforts de santé publique en matière de traumatisme et de toxicomanie, tant au niveau national qu’international, notamment auprès des National Institutes of Health, du Surgeon General, des Nations unies et de la Substance Abuse Mental Health Services Administration (administration des services de santé mentale et de toxicomanie). Elle fait partie de divers conseils consultatifs et a reçu plusieurs prix, dont le Betty Ford Award de l’Addiction Medical Education and Research Association, le Young Professional Award de l’International Society for Traumatic Stress Studies, le Early Career Contribution Award de la Society for Psychotherapy Research, le Emerging Leadership Award de l’American Psychological Association Committee on Women et le Distinguished Alumna Award du Barnard College (Université de Columbia). Elle est psychologue agréée dans le Massachusetts et exerce la psychothérapie. Elle a obtenu un doctorat en psychologie clinique à l’université Vanderbilt et une licence d’histoire avec mention au Barnard College (université de Columbia).
Lisa M. Najavits, PhD, est professeur adjoint à l’école de médecine Chan de l’université du Massachusetts (Worcester, MA) et directrice des innovations en matière de traitement. Elle a fait partie du corps enseignant de la Harvard Medical School (McLean Hospital) pendant 25 ans et de la Boston University School of Medicine (VA Boston) pendant 12 ans. Elle est spécialisée dans le développement de nouveaux modèles de conseil pour les traumatismes et les dépendances, la recherche sur les essais cliniques et les soins de proximité. Elle est l’auteur de plus de 200 publications professionnelles, ainsi que des livres Seeking Safety : A Treatment Manual for PTSD and Substance Abuse ; Finding Your Best Self : Recovery from Addiction, Trauma, or Both ; A Woman’s Addiction Workbook ; et Creating Change : A Past-Focused Treatment for Trauma and Addiction. Elle a été présidente de la Society of Addiction Psychology de l’American Psychological Association et a mené de nombreuses consultations sur les efforts de santé publique en matière de traumatisme et de toxicomanie, tant au niveau national qu’international, notamment auprès des National Institutes of Health, du Surgeon General, des Nations unies et de la Substance Abuse Mental Health Services Administration (administration des services de santé mentale et de toxicomanie). Elle fait partie de divers conseils consultatifs et a reçu plusieurs prix, dont le Betty Ford Award de l’Addiction Medical Education and Research Association, le Young Professional Award de l’International Society for Traumatic Stress Studies, le Early Career Contribution Award de la Society for Psychotherapy Research, le Emerging Leadership Award de l’American Psychological Association Committee on Women et le Distinguished Alumna Award du Barnard College (Université de Columbia). Elle est psychologue agréée dans le Massachusetts et exerce la psychothérapie. Elle a obtenu un doctorat en psychologie clinique à l’université Vanderbilt et une licence d’histoire avec mention au Barnard College (université de Columbia).



